Tener hijos: formar una familia, al estilo de la EH
Tener hijos: artículo de HDBuzz (actualizado en 2024) sobre las tecnologías de fertilidad que pueden ayudar a las personas en riesgo a tener hijos sin EH
Para las personas en riesgo de padecer la enfermedad de Huntington, tener un bebé que pueda heredar la EH puede dificultar enormemente las decisiones sobre la planificación familiar. Este artículo explica las opciones disponibles y cómo la ciencia reproductiva moderna puede marcar la diferencia ahora mismo para las familias afectadas por la EH.
Advertencia sobre el contenido Este artículo describe cuestiones de fertilidad, decisiones difíciles y procedimientos médicos, incluida la interrupción del embarazo.
No todas las técnicas descritas aquí están disponibles en todas partes y, en algunos países, pueden suponer un gran gasto. Por lo tanto, si está pensando en alguna de ellas, le recomendamos que se ponga en contacto con un asesor genético especializado para que le asesore individualmente. Cuanto antes lo haga, más opciones tendrá.

Introducción
A muchas personas con la enfermedad de Huntington, o en riesgo de padecerla, les gustaría saber si existen formas de tener hijos sin transmitir la enfermedad a la siguiente generación. La respuesta corta es sí.
La ciencia genética y las tecnologías de reproducción significan que las personas en riesgo de padecer la enfermedad de Huntington tienen varias opciones para asegurarse de que sus futuros hijos no corran el riesgo de desarrollar la EH. Esto incluye a las personas que se han sometido a pruebas y son portadoras de una expansión del gen de la EH, pero también puede haber opciones para algunas personas que optan por no someterse a una prueba genética de la EH.
Lo primero es lo primero: nada tiene que cambiar
Aunque gran parte de este artículo se centra en las opciones para tener hijos sin EH, es importante saber que tener un hijo sin hacer ninguna prueba genética es una opción muy válida para los padres en riesgo de padecer la enfermedad.
Como confirma cada artículo de HDBuzz, los científicos están haciendo verdaderos progresos para encontrar tratamientos para la enfermedad de Huntington. Aunque no podemos garantizar nada ni prometer un calendario firme, creemos firmemente que llegará un momento en que los niños en riesgo nazcan en un mundo donde la EH sea una enfermedad tratable.
Además, siempre existe la posibilidad de que el niño no herede la expansión del gen de la EH en primer lugar y, por lo tanto, nunca desarrolle la EH.
Algunas personas pueden querer garantizar hijos sin EH, pero es posible que no tengan opciones disponibles, por ejemplo, en función de su ubicación, apoyo financiero o creencias religiosas.
Tener un hijo en riesgo de padecer la EH es algo que puede ser un punto de discusión y debate dentro de la comunidad de la EH. Aunque la gente no esté de acuerdo con las decisiones que toman los demás, es importante recordar que todo el mundo tiene derecho a ser respetado al tomar sus propias decisiones.
La Organización Juvenil de la Enfermedad de Huntington tiene algunos recursos disponibles para ayudar a hablar de la EH y del riesgo genético a los niños de forma adecuada a su edad:
Algunas personas sienten que no quieren correr ningún riesgo y les gustaría evitar por completo la transmisión de la EH. Ahí es donde entran en juego las técnicas de pruebas genéticas. Estas opciones están disponibles tanto si usted como si su pareja está en riesgo de padecer la EH.
¿Cuáles son mis opciones de pruebas genéticas?
Gracias a las pruebas genéticas, podemos identificar el riesgo de EH para un feto durante el embarazo, o en embriones en el laboratorio.
La prueba de un feto durante el embarazo se denomina prueba prenatal. La prueba de embriones en el laboratorio es una forma de fecundación in vitro o FIV, y se denomina prueba genética preimplantacional o PGT.
Si usted o su pareja se han sometido a pruebas genéticas que confirman que son portadores de una expansión del gen de la EH, podrían someterse a pruebas directas durante el embarazo o mediante PGT, para confirmar si el embarazo o el embrión ha heredado o no la expansión del gen de la EH.
Algunas personas quieren hijos sin EH sin someterse a la prueba genética. ¡También hay opciones para esto! Implican versiones más complicadas de los mismos métodos. Así que primero hablaremos de cómo funciona para las parejas en las que uno de los miembros ya se ha sometido a una prueba positiva del gen de la EH.
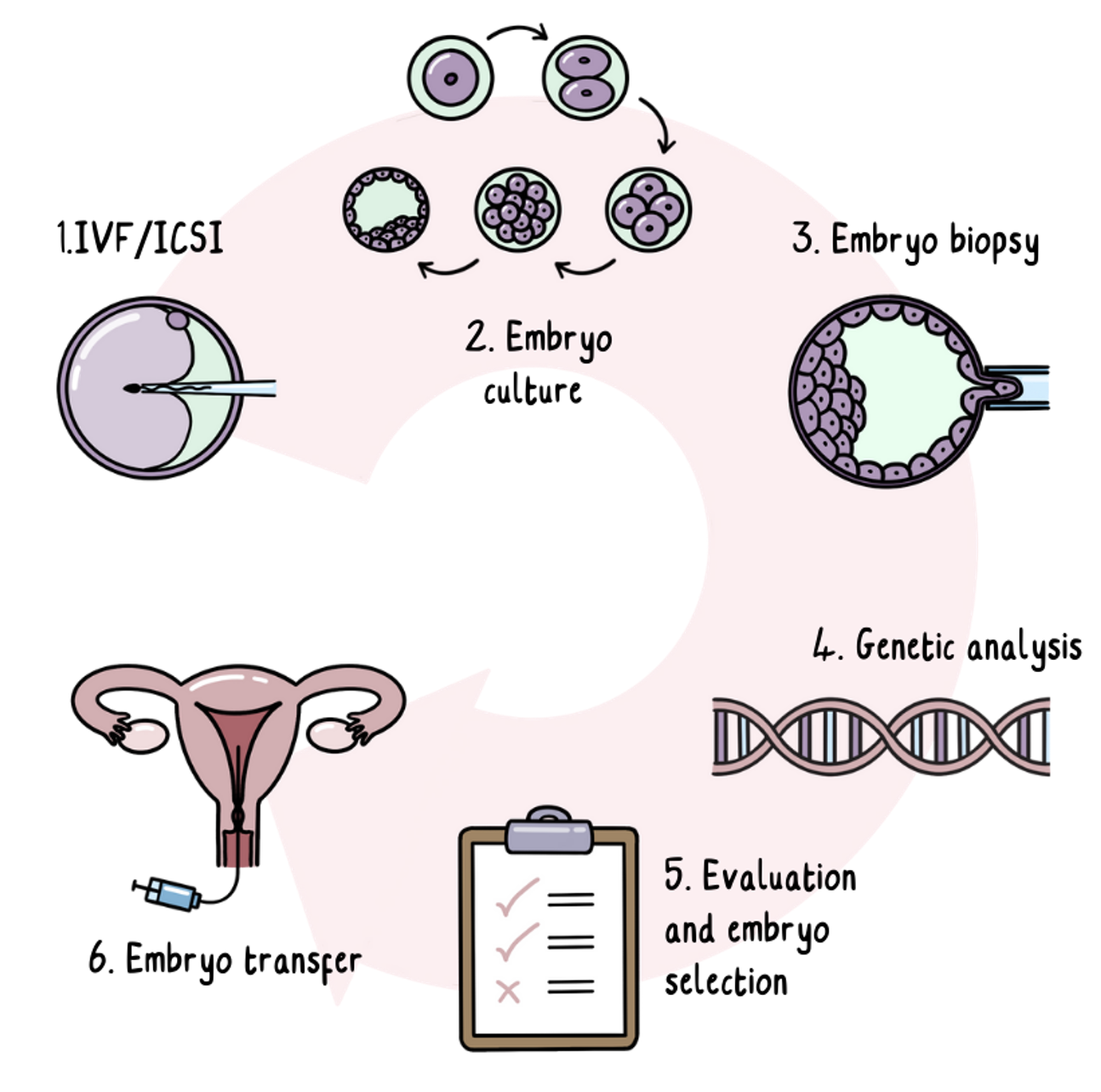
Pruebas genéticas preimplantacionales (PGT)
Las pruebas genéticas preimplantacionales son una forma de tener un hijo sin EH sin tener que considerar la interrupción del embarazo. Sin embargo, puede ser un proceso largo, difícil y costoso.
La PGT implica el uso de óvulos y espermatozoides para crear embriones en un laboratorio, luego realizar la prueba de EH en los embriones y colocar solo los embriones negativos para EH en el útero.
El proceso de PGT
La PGT es la FIV con un paso adicional de pruebas genéticas. La FIV es un procedimiento médico que implica un medicamento hormonal para hacer que el proveedor de óvulos produzca más óvulos de lo normal. La medicación hormonal puede implicar inyecciones para administrar los medicamentos en el cuerpo.
A continuación, se recogen los óvulos y se fecundan con una muestra de esperma.
Los óvulos fecundados se convierten en embriones, que se cultivan en el laboratorio hasta cinco días, hasta que son un pequeño conjunto de células. En esta fase, se extraen una o dos células de cada embrión y se envían para su análisis genético, mientras que los embriones se congelan y se almacenan. La extracción de células en esta fase temprana del desarrollo no afecta a la forma en que se desarrolla el embrión.
Todos los embriones que no presenten riesgo de desarrollar la EH seguirán almacenados. Dependiendo del país en el que se encuentre, uno o dos de estos embriones sin riesgo se transfieren al útero.
Unas dos semanas después de la transferencia de los embriones, se realiza una prueba de embarazo en una muestra de sangre. Si la transferencia ha tenido éxito, el embarazo continúa con normalidad.
La desventaja de la PGT
El proceso de estimular la liberación de óvulos, recoger los óvulos, fecundarlos fuera del cuerpo y devolver los embriones al útero es siempre un proceso largo y agotador. También puede ser peligroso, con riesgos de que la persona se ponga enferma.
Varias cosas pueden salir mal, como que no se produzcan suficientes óvulos o embriones. También hay más posibilidades de tener gemelos con la PGT, lo que supone más trabajo y más riesgo.
Además de los riesgos del procedimiento, las cosas pueden salir mal con la parte genética de la PGT. Los embriones pueden dañarse al extraer las células y, a veces, la prueba de la EH no funciona porque no hay suficiente ADN. La mala suerte puede significar que todos los embriones tienen la mutación de la EH.
Crédito de la imagen: @gcnotes
Al final, a veces solo hay un embrión disponible para la implantación, y a veces ninguno. Para colmo, un embarazo puede fracasar después de la implantación. En general, cada intento de PGT ofrece una probabilidad del 20-30% de un embarazo sin EH. Esta tasa de éxito varía según el centro de PGT y depende de varios factores.
Las mujeres menores de 35 años tienen las tasas de éxito más altas, otra razón para pensar en la fertilidad con antelación. Desafortunadamente, las posibilidades de éxito después de los 40 años son escasas.
¿Cuánto cuesta la PGT?
La PGT es cara. El coste se sitúa en torno a los 20.000 dólares estadounidenses (15.000 libras esterlinas o 18.000 euros) por cada intento.
El seguro médico no suele cubrir el coste de la PGT/DGP. En algunos países, el sistema público de salud financia algunos intentos de PGT, por ejemplo, tres intentos en el Reino Unido, pero incluso esto puede variar dentro de cada país, y puede limitarse a las parejas sin hijos existentes.
Todos los embriones adicionales que no estén en riesgo de padecer la EH pueden almacenarse. Sin embargo, esto también conlleva un coste que varía en función de la duración del almacenamiento.
Si esta es una opción que está considerando, le recomendamos que se ponga en contacto con su servicio genético local para hablar sobre la elegibilidad, la derivación y los costes asociados.
Pruebas durante el embarazo
Es posible realizar una prueba genética durante el embarazo para ver si el bebé en desarrollo (feto) es portador de la expansión del gen que causa la EH. Esto se llama prueba prenatal.
Decidir si se debe analizar un feto es una decisión difícil. Es importante entender que las pruebas prenatales de la EH solo se realizan en el entendimiento de que si el resultado muestra que el feto es portador de la expansión del gen de la EH, el embarazo será interrumpido. Esta es una elección inmensamente difícil y personal.
Es importante pensar cuidadosamente en las pruebas prenatales de la EH, y en cómo se siente con respecto a la interrupción del embarazo, antes de quedar embarazada.
Una vez embarazada, hay muy poco tiempo para asimilar la información sobre la prueba prenatal y tomar estas importantes decisiones, ya que la prueba tiene que llevarse a cabo al principio del embarazo.
Hacer una prueba de embarazo, pero no seguir adelante con una interrupción después de un resultado positivo, quitaría al niño el derecho a elegir si se somete o no a la prueba genética, más adelante en la vida. Después de todo, la mayoría de las personas en riesgo de padecer la EH optan por no someterse a la prueba antes de desarrollar los síntomas. Sabemos que pueden surgir grandes problemas cuando se identifica a un niño, desde el nacimiento, como alguien que desarrollará la EH.
Además, la mayoría de las pruebas en el embarazo solo pueden realizarse si se han realizado pruebas a la pareja o a otros miembros de la familia con anterioridad. A menudo, no hay tiempo suficiente para hacer este trabajo de fondo cuando el embarazo ya ha comenzado.
Pruebas prenatales invasivas
Lo más común y fiable es realizar un procedimiento llamado muestra de vellosidades coriónicas o MVC durante el principio del embarazo para analizar el feto. La MVC consiste en recoger una pequeña muestra de la placenta que representa el ADN del feto.
La MVC es un procedimiento rápido en la consulta ambulatoria y, en algunos países, se realiza con anestesia local. Dependiendo de dónde esté adherida la placenta a la pared del útero, se pasa una aguja muy fina a través del cuello uterino o a través de la piel del abdomen, utilizando un escáner de ultrasonido para guiarla. A continuación, se recoge una pequeña muestra de células de la placenta.
Estas células pueden utilizarse para detectar la expansión del gen de la EH. Algunos centros genéticos también ofrecen pruebas para detectar tres síndromes cromosómicos comunes como parte de la prueba genética de la MVC.
La MVC se suele realizar entre las 11 y las 12 semanas de embarazo, pero no más tarde de las 15 semanas. A menudo se requiere una ecografía de datación temprana antes de realizar una MVC.
La principal complicación de este procedimiento es un pequeño riesgo de aborto espontáneo. Cada centro tendrá información específica sobre el riesgo de aborto espontáneo tras una MVC. Póngase en contacto con su centro local si desea obtener más información.
Una amniocentesis es otro tipo de técnica invasiva de pruebas prenatales, similar a una MVC, pero toma una muestra de líquido amniótico en lugar de placenta. Esto puede llevarse a cabo a partir de las 16 semanas. Por lo tanto, proporciona un resultado en una gestación mucho más tardía y puede hacer que las decisiones sobre la interrupción del embarazo sean aún más difíciles.
Si la prueba genética es positiva, normalmente se puede llevar a cabo una interrupción con anestesia general hasta las 12-13 semanas, dependiendo de las leyes del país. Desafortunadamente, a veces puede haber una lista de espera para este procedimiento.
En algunos países, la interrupción del embarazo puede llevarse a cabo más adelante induciendo el parto; sin embargo, la disponibilidad de esta opción depende de nuevo de las leyes del país.
¿Qué pasa si no quiero hacerme la prueba genética?
Hay formas de tener hijos sin EH sin que la pareja en riesgo se haga la prueba.
Utilizan los mismos métodos básicos que hemos descrito (pruebas prenatales o PGT) con un giro genético para identificar los embarazos o embriones de «alto riesgo» sin revelar el estado del gen de la EH de la pareja en riesgo.
El giro es un par de métodos llamados prueba de exclusión o prueba de no revelación. Estos implican más preparación y planificación, y hay algunas situaciones en las que no es posible, así que si esto le parece la opción correcta: obtenga asesoramiento experto lo antes posible.
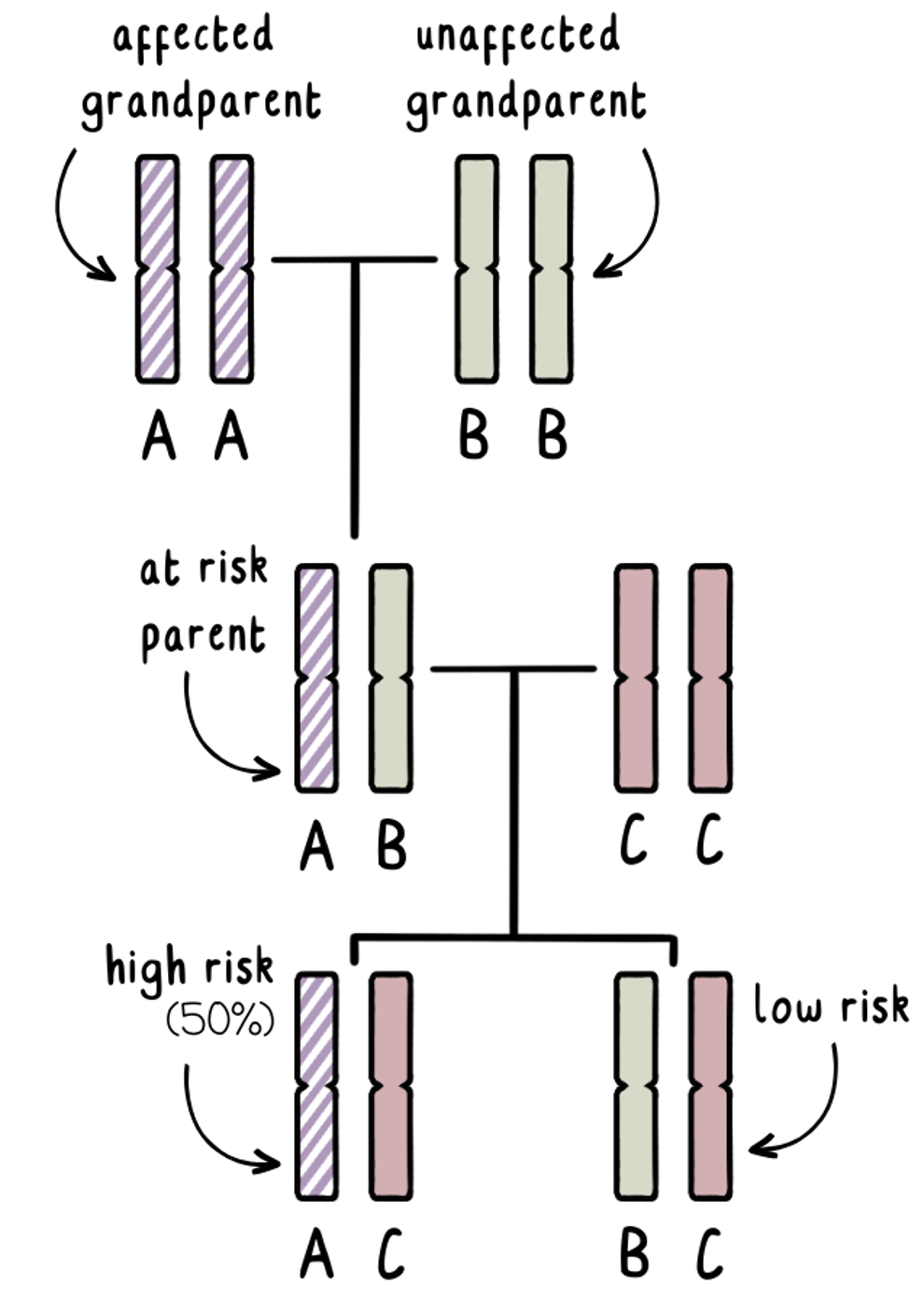
¿Cómo funciona la prueba de exclusión?
La prueba de exclusión implica al menos tres muestras de sangre. Una de cada miembro de la pareja que desea ampliar su familia e idealmente una de cada uno de los padres de la persona en riesgo de desarrollar la EH. Esta técnica a veces puede no ser una opción sin una muestra de sangre del progenitor afectado por la EH.
Sabemos que cada uno de nosotros heredará una copia del gen de la EH de cada progenitor. El abuelo afectado tendrá una copia normal del gen de la EH y una copia expandida del gen de la EH. Podemos etiquetar estos genes como «AA». No sabemos cuál de ellos se ha transmitido a su hijo adulto, y esa persona no quiere hacerse la prueba para averiguarlo.
Crédito de la imagen: @gcnotes
El abuelo no afectado tendrá dos copias normales del gen de la EH. Podemos llamarlas «BB».
El adulto en riesgo tendrá alguna combinación de A y B, con el gen A teniendo un 50% de posibilidades de portar la mutación.
Si desean tener una familia sin someterse a pruebas genéticas para determinar su propio riesgo, podemos utilizar las pruebas de exclusión durante una prueba prenatal o PGT para identificar si el feto o el embrión ha heredado un gen A del abuelo afectado, o un gen B del abuelo no afectado. Esto nos indica si el embarazo sería de alto riesgo o de bajo riesgo.
Fundamentalmente, las pruebas de exclusión identifican el abuelo de origen, sin decirnos si se ha heredado el gen expandido de la EH. Si averiguáramos la respuesta a eso, podríamos saber los resultados del progenitor en riesgo, ¡que es lo que estamos tratando de evitar!
La otra cara de la moneda es que algunos embriones de alto riesgo no portan una mutación de la EH, lo que significaría potencialmente interrumpir un embarazo o descartar embriones que podrían no haber estado en riesgo de padecer la EH en primer lugar.
PGT sin revelación
La no revelación es una variante de la PGT que permite a las personas en riesgo tener hijos sin EH sin averiguar su propio estado genético. Esta opción no está disponible en todos los países, por lo que es importante ponerse en contacto con su servicio genético local para saber si esta es una opción disponible en su zona.
Si una pareja en riesgo opta por la PGT sin revelación, la muestra de sangre de la persona en riesgo se analizaría para detectar la mutación de la EH. A la persona en riesgo no se le diría el resultado de esta prueba, ni tampoco a ninguno de los profesionales sanitarios con los que se reúna la persona en riesgo; solo los profesionales del laboratorio de fertilidad conocerían el resultado.
A continuación, comienza la PGT, con la recogida de óvulos y la generación de embriones. Si el resultado de la prueba ‘secreta’ de la persona en riesgo mostraba que tenía una expansión del gen de la EH, los embriones se analizan para detectar la EH, y solo aquellos sin la expansión del gen de la EH se transfieren para un posible embarazo.
A la pareja no se le informa de cuántos óvulos se recolectan, cuántos se fertilizan con éxito o cuántos embriones se implantan. Si no hay embriones sin una expansión del gen de la EH, el ciclo se detiene ahí y se le dice a la pareja que la fertilización falló, pero no por qué.
La FIV puede fallar por muchas razones, por lo que un fallo en quedar embarazada no puede interpretarse como que la persona en riesgo tiene el gen de la EH.
Otras opciones
Una forma de tener hijos sin EH es usar óvulos o esperma de donantes en lugar de los de la persona en riesgo. Decidir tener un hijo con la ayuda de un donante es una decisión difícil, pero evita la necesidad de considerar la interrupción de un embarazo. Se puede hacer para las personas que se han sometido a una prueba predictiva que muestra que portan una expansión del gen de la EH, así como para aquellas en riesgo que no quieren hacerse la prueba.
Como todas las elecciones, esto es complicado. El niño no estará genéticamente relacionado con el progenitor en riesgo, y habrá que reflexionar detenidamente sobre cómo y cuándo compartir la información con el niño. Un progenitor no necesita estar genéticamente relacionado con su hijo para desempeñar un papel parental completo y afectuoso. Hay mucho apoyo disponible para las personas que deciden seguir este camino, y esto se puede discutir antes de decidirse a embarcarse en el proceso.
Muchas parejas piensan en adoptar niños. En muchos lugares, las parejas con un miembro en riesgo de EH pueden tener dificultades para adoptar un niño. Esto se debe a que la enfermedad está en la familia y la agencia de adopción tiene que asegurarse de que el niño tenga un hogar estable al que ir. Sin embargo, cada caso se evalúa individualmente, por lo que vale la pena considerar la adopción como una opción. Si se le ha denegado la adopción, las parejas en riesgo pueden ser cuidadores de acogida para niños, ya que a menudo es una opción a corto plazo, cuidando de los niños durante semanas o meses. El tiempo que pasa con los niños de acogida, aunque sea corto, a menudo puede tener un impacto positivo en la vida del niño.
Direcciones futuras
El diagnóstico prenatal no invasivo es una forma más nueva de realizar pruebas durante el embarazo sin realizar una prueba invasiva, evitando así el pequeño riesgo de aborto espontáneo. En lugar de una prueba invasiva que toma una muestra de la placenta o del líquido amniótico, el DPNI toma una muestra de sangre de la progenitora que lleva el embarazo. Esta prueba busca pequeños trozos de ADN del feto que flotan en la sangre de los progenitores.
El DPNI puede realizarse a partir de las 10 semanas de embarazo. El DPNI suele implicar un trabajo previo por parte del laboratorio antes del embarazo. Requiere muestras de la pareja que busca ampliar su familia y puede requerir una muestra de un familiar afectado.
El DPNI ya está disponible en la clínica para algunos trastornos hereditarios y está en desarrollo para la EH, pero no está ampliamente disponible en la actualidad. Hay una serie de casos en los que el DPNI no sería apropiado, por ejemplo, durante los embarazos gemelares. Si y cuando el DPNI para la EH esté disponible, es probable que un resultado que indique que un embarazo está en riesgo de EH todavía se siga con una prueba invasiva para confirmar los resultados de la prueba, antes de programar una interrupción.
¿Qué pasa con las personas LGBTQIA+?
Es probable que todas las opciones discutidas anteriormente estén disponibles para las parejas LGBTQIA+ con antecedentes familiares de EH que buscan formar una familia. Habría un paso adicional para encontrar un donante de esperma u óvulos, así como un sustituto, si es necesario, lo que conllevará su propio costo adicional y papeleo legal.
En muchos países, es poco probable que ser LGBTQIA+ le impida acceder a la opción de planificación familiar adecuada para usted y su pareja. Habrá información específica para las técnicas de planificación familiar disponibles en su país para las parejas LGBTQIA+ que deseen tener una familia.
Resumen
Hay una serie de opciones disponibles para las personas en riesgo de EH que desean formar una familia.
No todo el mundo elige someterse a pruebas genéticas para formar una familia, y esta es una opción completamente válida.
Para aquellos que desean eliminar el riesgo de que su hijo herede la EH, es posible que no necesiten conocer su propio riesgo de EH. Se pueden realizar pruebas directas cuando conocemos el resultado del progenitor en riesgo y se demuestra que tiene la expansión del gen de la EH. Mientras que las pruebas de exclusión o no divulgación se pueden llevar a cabo para las parejas en riesgo que no desean conocer los resultados de sus propias pruebas.
Las pruebas directas y de no divulgación se pueden llevar a cabo durante las pruebas genéticas previas a la implantación (PGT), donde los embriones se crean en el laboratorio y se evalúa su riesgo de desarrollar EH, o se puede evaluar a un feto durante el embarazo. Las pruebas durante el embarazo pueden ser invasivas a través de la muestra de vellosidades coriónicas (CVS) o no invasivas (DPNI), pero ambas son solo opciones para aquellos que considerarían interrumpir un embarazo en riesgo de desarrollar EH.
Hay otras opciones disponibles para las parejas en riesgo que incluyen el uso de óvulos/esperma de donantes o la adopción/acogimiento de niños.
El asesoramiento experto, en forma de consejo genético, le ayudará a comprender las opciones exactas disponibles localmente y a explorar qué opción le parece la adecuada. La Asociación de EH de su país puede indicarle cómo ponerse en contacto con un consejero genético. Como ocurre con tantas cosas en la vida, la planificación anticipada y la comprensión de todas las opciones de antemano es clave.
Saber más
- Página de Genetic Alliance (Reino Unido) sobre las pruebas genéticas previas a la implantación
- Sociedad Nacional de Consejeros Genéticos (EE. UU.). Encuentre un consejero genético en línea. Su médico de cabecera, médico de familia o la Asociación Regional de EH también pueden aconsejarle sobre cómo ser remitido a un consejero genético para discutir las opciones de fertilidad.
- Guía de la Autoridad de Fertilidad Humana y Embriología sobre la fertilidad asistida para personas que viven con afecciones genéticas (Reino Unido)