
Éxito del tratamiento con melatonina en ratones con EH
La melatonina retrasa la aparición de la enfermedad y prolonga la supervivencia en ratones con la enfermedad de Huntington. ¿Podría hacer lo mismo con los pacientes?

La melatonina, una hormona producida por la glándula pineal en el cerebro, está disponible en forma de píldora y se utiliza para tratar los trastornos del sueño. Una nueva investigación sugiere que puede ralentizar la enfermedad de Huntington en ratones modelo: una gran noticia, pero no significa que todo el mundo deba apresurarse a tomarla.
La melatonina y la glándula pineal
La melatonina es una hormona, una molécula de señalización producida por el cuerpo y liberada en el torrente sanguíneo.
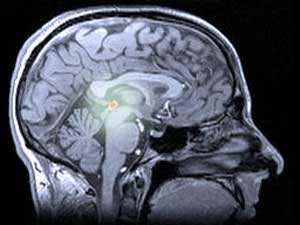
En los humanos y otros animales, la melatonina es producida por la glándula pineal (pronunciado ‘pai-nil’), una estructura ligeramente misteriosa en lo profundo del cerebro. La glándula pineal a veces se conoce como un ‘tercer ojo’, porque en algunos lagartos, se encuentra en la parte superior de la cabeza y se usa para detectar las sombras de los depredadores voladores.
La luz y la oscuridad también son importantes para la glándula pineal humana y la melatonina que produce. La glándula pineal recibe señales de luz de los ojos y libera melatonina cuando está oscuro. La melatonina actúa sobre los centros del sueño del cerebro y nos da sueño. A largo plazo, la caída diaria y el aumento nocturno de melatonina regulan nuestro patrón de sueño y vigilia, manteniéndolo sincronizado con los cambios en la luz del día.
¿Cómo funciona la melatonina?
La respuesta corta es que realmente no lo sabemos. Como la mayoría de las hormonas, la melatonina se libera y circula por la sangre hasta que se encuentra con una molécula ‘receptora’ en la superficie de una célula. La melatonina tiene dos tipos de receptores, llamados MT1 y MT2. Cuando la melatonina se une a un receptor, se desencadena una serie de reacciones químicas dentro de la célula, que en última instancia provocan cambios sutiles en la activación de diferentes genes. Probablemente sean esos cambios en la activación de genes los que rigen los efectos de la melatonina en el sueño.
Más allá del sueño
Sin embargo, la melatonina sigue sorprendiendo a los científicos. A diferencia de muchas hormonas, la melatonina tiene propiedades químicas potencialmente importantes más allá de su capacidad para activar los receptores MT1 y MT2. Es un antioxidante, lo que significa que puede ‘eliminar’ los productos químicos nocivos producidos cuando las células liberan energía de los alimentos.
Debido a estas propiedades, se ha sugerido que la melatonina puede tener efectos que van mucho más allá de la regulación del sueño, incluidos posibles efectos beneficiosos en cosas como la función de la memoria y el cáncer. Sin embargo, la evidencia de estos efectos no está clara.
La melatonina como fármaco
La melatonina está disponible en forma de píldora. En los EE. UU. y Canadá, se puede comprar sin receta, mientras que en Europa solo está disponible con receta. Se toma a la hora de acostarse para ayudar a dormir y es bastante popular entre los trabajadores por turnos y los viajeros que cambian de zona horaria.
La cantidad de melatonina producida por la glándula pineal disminuye lentamente a medida que envejecemos, por lo que en algunos países la melatonina solo está aprobada para su uso en personas mayores.
No todas las píldoras de melatonina son iguales. Las dosis varían bastante y algunas son de ‘liberación prolongada’, lo que significa que la melatonina se libera gradualmente en lugar de rápidamente. Los comprimidos de melatonina de liberación prolongada, tomados a la hora de acostarse, imitan más de cerca el patrón natural de melatonina.
La melatonina en la enfermedad de Huntington
Algunas personas con la enfermedad de Huntington ya toman melatonina, y está ganando popularidad entre los médicos de la EH. Los problemas de sueño, especialmente un patrón de sueño y vigilia alterado, son comunes en la EH. Los estudios han demostrado que los pacientes con EH producen menos melatonina por la noche que las personas de la misma edad que no tienen EH. Esta puede ser una de las razones por las que las personas con EH pueden tener problemas para dormir, que a veces se pueden solucionar tomando melatonina por la noche.
Tratamientos modificadores de la enfermedad y sintomáticos
La ‘modificación de la enfermedad’ es el santo grial para los investigadores de la enfermedad de Huntington. Un fármaco modificador de la enfermedad es aquel que reduce el daño causado a las células por la mutación genética de la EH, previniendo o ralentizando los síntomas.
“Los ratones tratados con melatonina conservaron su control del movimiento durante varias semanas más y sobrevivieron alrededor de un 20% más”
En la actualidad, la melatonina se utiliza como tratamiento ‘sintomático’, es decir, uno que mejora los síntomas como el sueño perturbado, sin la expectativa de que impida que la EH empeore gradualmente.
Existen muchos tratamientos sintomáticos para diferentes aspectos de la EH, que pueden marcar una gran diferencia para las personas con la enfermedad. Los tratamientos sintomáticos eficaces son mejores que nada, pero lo que realmente queremos son tratamientos modificadores de la enfermedad. Si tenemos mucha suerte, algunos tratamientos modificadores de la enfermedad también podrían ser buenos para el control de los síntomas.
¿Podría la melatonina modificar la enfermedad?
En 2008, un grupo de investigadores dirigido por el Dr. Robert Friedlander de la Universidad de Pittsburgh, EE. UU., se preguntó si algún fármaco que ya estuviera en el mercado podría proteger a las neuronas contra el daño. Probaron más de mil fármacos, y la melatonina fue uno de los dos únicos que parecieron funcionar.
Nuestras células tienen mecanismos para hacer frente a situaciones dañinas. En primer lugar, tienen ‘respuestas al estrés’ que pueden protegerlas contra peligros como el calor excesivo. Cuando las cosas se ponen realmente difíciles y una célula está dañada sin posibilidad de reparación, puede sacrificarse de forma controlada para evitar dañar las células cercanas. Los científicos llaman a este noble acto ‘muerte celular programada’ o ‘apoptosis’ (pronunciado ‘a-pop-TOE-sis’).
En su trabajo de 2008, el equipo de Friedlander administró melatonina a células con la mutación de la EH, cultivadas en una placa. Las células vivieron más tiempo y tenían menos signos químicos de muerte celular programada. Esta fue una sugerencia temprana de un posible efecto modificador de la enfermedad de la melatonina en la EH.
¿Qué hay de nuevo?
Desde 2008, Friedlander ha estado tratando de averiguar cómo la melatonina protege las células con la mutación de la EH. Una nueva publicación en The Journal of Neuroscience expone el progreso que se ha logrado.
A través de varios experimentos diferentes, el equipo de Friedlander demostró que el tratamiento con melatonina producía varios efectos diferentes en las células cultivadas en el laboratorio. Las células tratadas con melatonina tenían sistemas de muerte celular programada menos activos, una actividad eléctrica más estable y una eliminación de residuos más eficaz. Cualquiera de estos podría ser útil.
Friedlander se preguntó si estos efectos eran producidos por la melatonina que se une a sus receptores MT1 o MT2, o si podrían ser efectos químicos directos debido a las propiedades antioxidantes de la melatonina.
Cuando se les indicó a las células que no produjeran el receptor MT1, los efectos protectores de la melatonina se perdieron. Eso sugiere que la unión de la melatonina al MT1 es el paso importante. Deshacerse del receptor MT2 no alteró el efecto de la melatonina, lo que confirma que el MT1 es el receptor más importante.
Curiosamente, Friedlander descubrió que las células con la mutación de la EH en realidad tenían menos receptores MT1 en su superficie, especialmente cuando estaban estresadas. Eso podría dificultar que las células reciban el efecto protector de la melatonina cuando más lo necesitan. Afortunadamente, un efecto del tratamiento con melatonina fue restaurar el número de receptores MT1.
Tratamiento con melatonina en ratones con EH
El siguiente paso fue probar la melatonina en un modelo animal de EH. Friedlander eligió un modelo de ratón con EH llamado ratón R6/2. Los ratones R6/2 se enferman rápidamente, por lo que son útiles para probar fármacos rápidamente. Por lo general, mueren a los 6 meses de nacer, mientras que un ratón normal puede vivir varios años.
Desde una edad temprana, a la mitad de los ratones se les administró melatonina todos los días mediante inyección, mientras que la otra mitad recibió inyecciones simuladas. Los ratones que recibieron melatonina conservaron su control del movimiento durante varias semanas más, experimentaron menos contracción cerebral y también sobrevivieron más tiempo, alrededor de un 20% más, de hecho. Y varios marcadores químicos de muerte celular se redujeron en los ratones tratados con melatonina.

El tratamiento con melatonina no revirtió todos los efectos de la mutación de la EH: los ratones todavía perdieron peso, murieron prematuramente y todavía acumularon gotas de proteína huntingtina mutante en sus neuronas.
¿Qué pasa con los humanos?
El equipo de Friedlander concluyó su trabajo observando el sistema de señalización de la melatonina en cerebros donados por pacientes con EH después de su muerte, un regalo precioso para la comunidad de la EH.
Encontraron niveles reducidos del receptor MT1, como lo que habían visto en las células con la mutación de la EH. Esto no prueba que la melatonina sea eficaz en humanos, pero sugiere que los cambios en las células se reflejan en el cerebro humano.
¿Debería tomar melatonina?
A través de una investigación cuidadosa, el equipo de Freidlander ha reunido un caso sólido para los efectos beneficiosos de la melatonina en las células con la mutación de la enfermedad de Huntington. Y un aumento del 20% en la esperanza de vida, junto con el retraso de los síntomas, en un ratón con EH, son resultados alentadores.
Todavía es pronto para la melatonina como fármaco modificador de la enfermedad. Sería prematuro concluir que las personas afectadas por la EH deben tomar melatonina para prevenir o ralentizar la enfermedad.
La melatonina no es el primer fármaco que ha demostrado mejorar el ratón R6/2; de hecho, docenas de fármacos lo han hecho antes. Pero hasta ahora, cada uno de los que se han probado en pacientes humanos no ha mostrado el mismo beneficio. El ratón R6/2 es mucho más fácil de tratar que los pacientes humanos.
Los ensayos en humanos son costosos de realizar correctamente, y cada uno conlleva un riesgo para los participantes. Por esta razón, muchos investigadores de la EH creen que los fármacos deben probarse en varios animales modelo diferentes para elegir los mejores para llevarlos a ensayos en humanos.
Por supuesto, la melatonina tiene la ventaja de estar aprobada para uso humano, lo que indica que ya ha pasado por importantes ensayos de seguridad. Sin embargo, es fundamental que eso no garantice que sea segura o eficaz para ralentizar la EH.
Recientemente se demostró que otro fármaco que funcionó bien en ratones con EH, la minociclina, era ineficaz en pacientes con EH. De forma alarmante, cuando se probó en la enfermedad de la neurona motora (ELA), la minociclina en realidad empeoró las cosas. Ese tipo de resultado inesperado es la razón por la que es tan importante probar los fármacos correctamente en ensayos controlados.
Por lo tanto, la melatonina debe estudiarse más a fondo en animales, y un ensayo en pacientes humanos puede ser el siguiente paso.
Mientras tanto, la melatonina ya está en uso como tratamiento para los síntomas del sueño de la enfermedad de Huntington. Hay varios fármacos para mejorar el sueño para elegir, y estos resultados para la melatonina en ratones con EH podrían ser un factor a considerar al decidir qué fármaco probar.
Saber más
- Artículo del grupo de Friedlander en The Journal of Neuroscience (el artículo completo requiere pago o suscripción)
- Información de la Agencia Europea de Medicamentos sobre la melatonina
- Artículo de 2009 de Aziz y sus colegas que informa sobre la producción deficiente de melatonina en la EH (acceso abierto)
- Artículo de 2008 del grupo de Friedlander que describe trabajos anteriores con melatonina en células de la EH (acceso abierto)
- Artículo de 2007 de Lancet Neurology que informa sobre el empeoramiento de la ELA por minociclina (el artículo completo requiere pago o suscripción)
- Minociclina: ¿el final del camino?


